Blutdruck
Synonyme und Abkürzungen: RR (nach dem Erfinder der Blutdruckmanschette Scipione Riva-Rocci), Gefäßdruck
Als Blutdruck wird der Druck bezeichnet, der durch die Zirkulation des Blutes auf die Gefäßwände des Körper- und Lungenkreislaufes ausgeübt wird.1 Im medizinischen Alltag wird hierunter meist der arterielle Blutdruck der großen Arterien verstanden.2 Der Blutdruck gibt neben weiteren Vitalparametern Aufschluss über die Gesundheit eines Menschen. Gerade Bluthochdruck kann auf Dauer gesundheitsgefährdend sein.
Überblick
| Einheit | mmHg (Millimeter Quecksilbersäule) |
| Normalwerte | < 130/85 (Erwachsene) |
| Messmethoden | Invasiv, indirekt mit Blutdruckmanschette nach Riva-Rocci oder Ableitung von PPG-Signalen. |
| Messorte | Oberarm, Handgelenk, Gehörgang, Blutgefäß (invasive Messmethode) |
Definition: Was ist der Blutdruck?
Der Blutdruck ist der messbare Druck, den das Blut auf die Gefäßwände ausübt, wenn es vom Herzen durch den Körper gepumpt wird. Im medizinischen Sprachgebrauch wird auch der Begriff Gefäßdruck verwendet. Es werden zwei Messwerte des Blutdrucks unterschieden: Systolischer Blutdruck und diastolischer Blutdruck. Diese werden in der Einheit mmHg (Millimeter Quecksilbersäule) angegeben.
Systolischer Blutdruck
Der systolische Blutdruck entspricht dem oberen Blutdruckwert (im oben genannten Beispiel: 130 mmHg) und zeigt den maximalen Druck in der Herzauswurfphase (Anspannungsphase = Systole) an.
Diastolischer Blutdruck
Der diastolische Blutdruck hingegen entspricht dem unteren Blutdruckwert (im oben genannten Beispiel: 85 mmHg) und gibt den minimalen Druck in der Herzfüllungsphase (Entspannungsphase = Diastole) wieder.
Blutdruck: Normalwerte und Abweichungen
Abhängig vom Alter gelten unterschiedliche Blutdruckwerte als “normal”. Liegen Abweichungen vor, sind meist systolischer und diastolischer Wert entweder gemeinsam erhöht oder erniedrigt. Es kann in seltenen Fällen aber auch zu einer Abweichung von nur einem der beiden Werte kommen.3
Tabelle: Blutdruckwerte- Referenzbereich:4 Welcher Blutdruck ist in welchem Alter normal?
| Altersgruppe | Systolischer Druck (mmHg) | Diastolischer Druck (mmHg) |
|---|---|---|
| 0–3 Monate | 70–86 | – |
| 3–12 Monate | 86–93 | 60–62 |
| 1–9 Jahre | 95–101 | 65–69 |
| 9–14 Jahre | 101–110 | 68–74 |
| 18+ Jahre | ||
| optimal | <120 | <80 |
| normal | 120–129 | 80–84 |
| hochnormal | 130–139 | 85–89 |
Blutdruck zu hoch /Bluthochdruck
Ein zu hoher Blutdruck wird als Hypertonie bezeichnet.5
Diese wird gemäß der europäischen Leitlinie ab 140/ 90 mmHg Blutdruckwerten in Ruhe definiert. Da Hypertonien häufig (durchschnittliche Prävalenz im Erwachsenenalter: 50%)6 vorkommen und einen starken Risikofaktor für kardiovaskuläre Erkrankungen darstellen, sind sie klinisch relevanter als ein niedriger Blutdruck.7 Besonders erschwerend für die Diagnostik und das Krankheitsverständnis ist vor allem, dass die Erkrankung bei den Patient:innen symptomlos verläuft und häufig erst spät diagnostiziert wird. Eine Behandlung der Hypertonie ist allerdings essentiell, da Blutdruck-Krisen (hypertensive Krisen) mit systolischen Blutdruckwerten über 180-230 mmHg, schwerwiegende Folgen wie Hirnblutungen mit sich bringen können.
Langfristig können multiple Endorganschäden wie hypertensive Retinopathien (Auge), Myokardinfarkte (Herz), Schlaganfälle (Hirn) oder Nephropathien (Niere) auftreten. Eine von Ebinger J. et al (2022) durchgeführte Studie zeigte zudem, dass das Risiko einer Hospitalisierung bei einer Infektion mit der Omikron Variante von SARS-CoV-2 trotz dreifacher Impfung für Hypertoniker doppelt so hoch ist. Erwähnenswert ist, dass alleine der Bluthochdruck ohne weitere chronische Erkrankungen wie Herzinsuffizienz oder Diabetes für einen schwereren Verlauf von Covid-19 in der Studie verantwortlich war.8
Sowohl der Behandlungsbeginn als auch die Einstellung des Ziel-Blutdrucks sind von der Gesamtrisikoabwägung abhängig. Elementar zur Reduktion des Blutdrucks ist eine Änderung im Lebensstil: So sollte auf Alkohol und Nikotin weitestgehend verzichtet werden und in den meisten Fällen ist eine zusätzliche Gewichtsabnahme empfehlenswert. Eine medikamentöse Therapie (ACE-Hemmer/Sartan und Diuretikum/Calciumantagonist) kann ebenso sinnvoll sein.9
Blutdruck zu niedrig / niedriger Blutdruck
Blutdruckwerte unter 100/60 mmHg gelten als zu niedrig und werden als Hypotonie bezeichnet.
Mögliche Symptome einer Hypotonie sind vor allem ein erhöhter Puls (Tachykardie), Schwindel, Kopfschmerzen, Blässe, unwillkürliches Muskelzittern (Tremor), Ermüdbarkeit, Konzentrationsmangel und orthostatische Dysregulation. Die orthostatische Hypotonie äußert sich durch das Absacken des Blutes in die Beine beim Wechsel der Körperhaltung vom Liegen zum Stehen (Orthostase). Grund hierfür ist, dass die Körpervenen entgegen der Schwerkraft den Spannungszustand nicht aufrechterhalten können.10
Von niedrigem Blutdruck betroffen sind vor allem jüngere Menschen, insbesondere Frauen. Handlungsbedarf wie z.B. eine medikamentöse Therapie besteht bei der Hypotonie im Gegensatz zur Hypertonie (siehe oben) nur, wenn die Beschwerden beim Patienten / bei der Patientin einen erhöhten Leidensdruck verursachen. Da einem erniedrigten Blutdruck allerdings auch Erkrankungen wie Herzklappenfehler, Anämien oder Unterfunktionen der Nebenniere wie Morbus Addison zugrunde liegen können, sollte auch dieser längerfristig abgeklärt werden. Maßnahmen wie ausreichende Flüssigkeitszufuhr ( 2 – 2,5 l pro Tag), Wechselduschen, Saunagänge, körperliches Training, ausreichend Nachtschlaf und Aufenthalte in Regionen wie der Nordsee oder dem Hochgebirge können gegen einen zu niedrigen Blutdruck helfen.11
Die Hypotonie lässt sich wie folgt kategorisieren:
- Primäre Hypotonie: idiopathisch (ohne erkennbare Ursache), bei Menschen mit schmalem Körperbau, tritt häufig zusammen mit körperlicher Inaktivität auf.
- Sekundäre Hypotonie: endokrine (auf das Hormonsystem bezogene), kardiovaskuläre oder medikamentöse Ursachen (z.B. durch Betablocker-Gabe), Hypovolämie (Volumenmangel) oder Infektionen.
Regulation des Blutdrucks
Mithilfe des arteriellen Blutdrucks soll eine stetige Durchblutung aller Organe (Organperfusion) gewährleistet werden. Hierfür nimmt der Körper entweder Anpassungen am arteriellen Blutdruck oder direkt an der Durchblutung des Zielorgans vor.
Die Regulation des Blutdrucks findet im Gehirn bzw. im Übergang zum Rückenmark statt. Hier befindet sich in der Medulla Oblongata die Formatio reticularis. Dieses ausgedehnte, diffuse Neuronensystem im Hirnstamm kontrolliert das Kreislaufsystem und wird wiederum vom Hypothalamus gesteuert.
Bei der Blutdruck- bzw. Kreislaufregulation werden kurz-, mittel- und langfristige Regulationsmechanismen unterschieden, durch welche wiederum der Gefäßtonus (Gefäßspannung) beeinflusst werden kann.12
Kurzfristige Regulation
Die kurzfristige Regulation des Blutdrucks läuft innerhalb von Sekunden ab.13 Zuständig hierfür sind die Widerstandsgefäße, Kapazitätsgefäße und das Herz. Durch das Herz kann der Blutdruck verändert werden, indem das Schlagvolumen14 und die Herzfrequenz angepasst werden.15
Kurzfristig kann der Blutdruck über eine gegensätzliche Anpassung des Parasympathikus und des Sympathikus reguliert werden (siehe “Das vegetative Nervensystem”). Ist der Blutdruck beispielsweise erhöht, wird der Sympathikus gehemmt und der Parasympathikus aktiviert. Durch die Stimulation des Parasympathikus sinkt die Herzfrequenz, der Gefäßtonus der Venen nimmt ab und somit sinkt auch das zentrale Blutvolumen, der Füllungsdruck des Herzens und damit auch das Schlagvolumen.16 Die Anpassung von Sympathikus und Parasympathikus erfolgt über Pressorezeptoren bzw. Barorezeptoren. Sie befinden sich in den Wänden der Blutgefäße und registrieren dort fortlaufend den Blutdruck.17
Mittel-Langfristige Regulation
- Renin-Angiontensin-Aldosteron-System (RAAS)
Fällt der systolische Blutdruck auf 100 mmHg oder weniger, wird in den Nieren das Enzym Renin freigesetzt. Das Enzym spaltet nun ein großes Protein namens Angiotensinogen in Angiotensin I. Dieses wird wiederum vom Angiotensin-konvertierenden Enzym (ACE) in Angiotensin II gespalten. Durch Angiotensin II stimuliert, kommt es zur Verengung (Vasokonstriktion) der Arteriolen (kleine Arterien), was zu einer Blutdruckerhöhung führt.Zudem werden durch Angiotensin II die Hormone ADH aus der Hypophyse und Aldosteron aus der Nebenniere freigesetzt. Während durch die Hormone Angiotensin II und ADH, Natrium (Salz) im Körper zurückgehalten wird, wird durch Aldosteron zudem vermehrt Kalium ausgeschieden. Der höhere Gehalt an Natrium führt zur Speicherung von Wasser im Körper, was wiederum zur Vergrößerung des Blutvolumens im Körper und somit zu einem erhöhten Blutdruck führt.18
Zur Senkung des Blutdruckes stellt das RAAS-System aus diesem Grund einen idealen Angriffspunkt dar: Zum einen kann die Spaltung von Angiotensin I zu Angiotensin II pharmakologisch durch ACE-Hemmer beeinflusst werden. Zum anderen kann Angiotensin II durch sog. AT1-Rezeptorantagonisten (Sartane) gehemmt werden.19Kreislauferkrankungen, www.amboss.com (Abruf: 22.08.2022)

Abb. 1: Vereinfachtes Schema des Renin-Angiotensin Systems und dessen Einfluss auf die Regulation des Blutdrucks .
2. Gauer-Henry-Reflex
Beim Gauer-Henry-Reflex wird die Ausschüttung des Hormons ADH an die jeweilige Blutdruck-Situation angepasst. Steigt der Blutdruck, wird die ADH-Ausschüttung im Thalamus20 gehemmt und infolgedessen scheidet die Niere mehr Wasser aus. Falls der Blutdruck zu niedrig ist, läuft der Mechanismus analog dazu umgekehrt ab.
3. Vorhofdehnungsreflex (mittels ANP)
Der Gauer-Henry Reflex beeinflusst die Wasserausscheidung der Niere in Abhängigkeit vom Füllungszustandes des Herzens. Wenn das Körpervolumen zu hoch ist, erhöht sich das Füllungsvolumen der Vorhöfe und wird dadurch passiv gedehnt. Vermittelt wird der Reflex über B-Sensoren, die als Dehnungssensoren bezeichnet werden. Ist die Vorhofdehnung erhöht, wird der Blutdruck gesenkt, indem das im Herzen gebildete Hormon ANP ausgeschüttet wird. Wird vermehrt ANP ausgeschüttet, scheidet die Niere verstärkt Natrium und Wasser aus und der Parasympathikotonus wird gefördert, während der Sympathikustonus gehemmt wird.
Was sagt der Blutdruck über die Gesundheit aus?
Der Blutdruck ist neben der Körpertemperatur, der Sauerstoffsättigung des Blutes und der Herzrate ein weiteres wichtiges Vitalzeichen, welches dabei hilft, einen noch tiefer gehenden Einblick in die Gesundheit eines Menschen zu erhalten. Abweichungen von den Normwerten, insbesondere deutlich nach oben, sind oftmals ursächlich für viele Herz-Kreislauferkrankungen wie beispielsweise Herzinfarkt und stellen so einen großen Risikofaktor für die Gesundheit dar. Aber auch ein sehr niedriger Blutdruck kann Rückschlüsse auf den aktuellen Gesundheitszustand geben.
Einfluss von Krankheiten auf den Blutdruck
Grunderkrankungen der Niere, der Schilddrüse oder der Gefäße können bei 10-15% der Hypertoniker ursächlich für den Bluthochdruck sein. Eine der Ursachen ist beispielsweise primärer Hyperaldosteronismus (Conn-Syndrom): Der Körper, genauer die Nebenniere, schüttet zu viel Aldosteron aus, was zu einer Ansammlung von Wasser und Natrium führt und somit zu einem erhöhten Blutdruck.21 Eine 2016 durchgeführte Studie zeigt, dass bei 6% der Probanden mit Hypertonie das Conn-Syndrom vorlag.22 Auch eine Überfunktion der Schilddrüse kann für einen zu hohen Blutdruck verantwortlich sein. Zudem ist bei der Entstehung einer Hypertonie das Schlafapnoe-Syndrom relevant, das mit nächtlichen Atemaussetzern einhergeht. Glücklicherweise kann durch die erfolgreiche Therapie der Grunderkrankungen auch die Hypertonie mitbehandelt werden
Auch eine genetische Prädisposition für Bluthochdruck kann vorliegen: Hier kommt in der Familie vermehrt Bluthochdruck vor und Risikofaktoren werden dadurch verstärkt.23
Bluthochdruck: Folgen und Begleiterkrankungen
Bluthochdruck ist ein wichtiger Risikofaktor für das Entstehen von vielen Krankheiten bzw. von Komplikationen wie Endorganschäden.24 Im Folgenden sind einige der Erkrankungen aufgelistet:
- Erkrankungen des Auges:
- Retinopathie (Netzhauterkrankung, die das Sehvermögen stark beeinträchtigen kann)
- Erblindung
- Herz-Kreislauf-Erkrankungen:
- Schlaganfall
- Aortenaneurysma
- Herzinsuffizienz
- Demenz
- Arteriosklerose
- Koronare Herzkrankheit
- Hirnblutung
- periphere arterielle Verschlusskrankheit (Verschluss von Arm bzw. Beinarterien, meist aufgrund von Arteriosklerose)
- Herzinfarkt
- Herzrhythmusstörungen mit ventrikulären Extrasystolen25
- Linksherzhypertrophie (vergrößerte linke Herzkammer)
- Erkrankungen der Ohren:
- Hörverlust (bei Frauen statistisch gesehen höher)
- Tinnitus
- Psychische Erkrankungen/ Erkrankungen des Nervensystems:
- Erektile Dysfunktion
- Zerebrale Durchblutungsstörung (Gehirn)
- Depression (es liegt ein höheres Risiko an Depression zu erkranken vor, wenn Blutdrucktherapie mit Calciumantagonisten oder Beta-Blockern erfolgte)
- Erkrankungen der Nieren und Harnwege:
- Niereninsuffizienz
- Nierenversagen
- Nephropathie mit Proteinurie (erhöhte Eiweißausscheidung)26
Was beeinflusst den Blutdruck?
Die Höhe des Blutdrucks hängt sowohl von zahlreichen physiologischen Faktoren wie Alter, Gesundheitszustand und Geschlecht sowie externen Gegebenheiten ab, die im Folgenden näher beschrieben werden.
Blutdruck im Tagesverlauf
Der Blutdruck unterliegt im Tagesverlauf großen Schwankungen, auch zirkadianer Blutdruck-Rhythmus genannt. Bereits vor dem Aufwachen am Morgen steigt der Blutdruck kontinuierlich an, am Mittag findet sich ein kurzes Tief, während er dann von 16-18 Uhr wieder ansteigt und in den Nachtstunden wieder deutlich abfällt. Renaler Bluthochdruck (die Niere betreffend) ist häufig gekennzeichnet durch Hypertonie in der Nacht – und damit durch einen gestörten zirkadianen Rhythmus.
Zudem sollte bei der Feststellung einer gestörten Zirkadianik auch an Diabetes und an eine Hypertonie (z.B. sekundäre Hochdruckformen wie Schlafapnoe) gedacht werden. Eine groß angelegte Metastudie zeigt, dass ein erhöhter nächtlicher Blutdruck ein großer Risikofaktor für Herzinfarkt und Schlaganfall ist. Des Weiteren kam die Studie zu dem Schluss, dass Blutdruckmessungen, die bei Hypertonikern am Tag beispielsweise in der Praxis durchgeführt werden, weniger effektiv sind, da der nächtliche Blutdruck am aussagekräftigsten für das kardiovaskuläre Risiko des jeweiligen Patienten ist.27
Eine weitere Studie mit 18.078 Teilnehmenden zeigt zudem, dass die gezielte Einnahme von blutdrucksenkenden Medikamenten vor der Nachtruhe das Risiko von Herz-Kreislauf-Erkrankungen deutlich verringert.28 Im Gegensatz dazu konnte eine zu starke Senkung des Blutdrucks bei älteren Menschen stumme Minderdurchblutungen des Gehirns oder des Herzens beobachtet werden.29
Außerdem zeigten Studien, dass mangelnder Schlaf oder eine schlechte Schlafqualität auch den Blutdruck erhöhen kann. Gründe hierfür sind eine vermehrte sympathische Aktivität und die Ausschüttung von Cortisol („Stresshormon“) in den Nebennieren.3031
Blutdruck bei Frauen und Männern
Mittlerweile ist hinreichend bekannt, dass Erkrankungen geschlechtsspezifisch unterschiedlich verlaufen können. Auch beim Blutdruck gibt es Unterschiede zwischen dem männlichen und weiblichen Geschlecht: Generell kann man sagen, dass der Blutdruck von Frauen bis zu ihrer Menopause niedriger ist als jener der Männer. Nach der Menopause32 dagegen ändert sich dies. Die Auswertung von vier Kohortenstudien zeigte außerdem, dass Frauen schon bei systolischen Blutdruckwerten von 100-109 mmHg (Referenzwert: 100 mmHg) ein um 25% erhöhtes Risiko für Herz Kreislauf-Erkrankungen hatten, während dies bei Männern erst ab 130-139 mmHg der Fall war. Zudem stieg das Risiko, einen Schlaganfall zu erleiden, bei Frauen ab einem systolischen Blutdruck von 120 mmHg, während dasselbe Risiko bei Männern erst ab 150 mmHg anstieg. Ob es nun geschlechtsspezifische Normwerte geben sollte, bleibt zu diskutieren. Allerdings zeigt die Studie, wie wichtig gendersensible Medizin ist.33
Mehr zu diesem Thema:
Der kardiovaskuläre Drift
Blutdruck bei Babys und Kindern
Die folgende Tabelle zeigt die Blutdruckwerte nach Alter unterteilt:34
| Alter | Blutdruck (mmHg) |
|---|---|
| Neugeborene | 60 / 40 |
| Säuglinge | 80 / 60 |
| Kleinkinder | 95 / 60 |
| Schulkinder | 100 / 60 |
| Jugendliche | 110 / 70 |
| Erwachsene | 120 / 70 |
| Ältere Menschen | 150 / 90 |
Im Gegensatz zu Erwachsenen gibt es für Kinder keine risikoadaptierten Normwerte, da sich diese mit dem Körperwachstum ändern. Aus diesem Grund werden diese im Vergleich zu größen- und altersgleichen gesunden Kontrollgruppen definiert (Perzentilenkurven). Ist der Blutdruck über der 95. Perzentile wird er als “Bluthochdruck” definiert.35
Ein höherer Blutdruck bei Kindern und Jugendlichen ist ein wachsendes gesundheitliches Problem. Wird bei Kindern Hypertonie diagnostiziert, sollten diese auf Herz-Kreislauf- oder Nierenerkrankungen und Diabetes Mellitus untersucht werden. Effektive Behandlungsmethoden sind Gewichtsverlust (falls Übergewicht vorliegt), eine gesunde und salzarme Ernährung, sportliche Betätigung und der Verzicht von Alkohol und Tabak. Die Prävalenz von Bluthochdruck bei Kindern von 3-18 Jahren liegt bei 3,6%.36 Kinder, bei denen Hypertonie diagnostiziert wurde, leiden mehrheitlich auch als Erwachsene an Bluthochdruck.37
Blutdruck in der Schwangerschaft
Durch die hormonellen Umstellungen kommt es in der Schwangerschaft zu Veränderungen vieler Körperfunktionen. In der Regel sinkt der Blutdruck vor allem zu Beginn der Schwangerschaft leicht und die Herzrate ist erhöht. Während ein niedriger Blutdruck im Normalfall keine Risiken für die werdende Mutter und das Kind birgt, kann ein zu hoher Blutdruck für beide gefährlich sein.38 Als Grenzwert ist ein Blutdruck von 140/90 mmHg angesetzt.
Unterschieden werden in der Schwangerschaft folgende Arten der Hypertonie (mit jeweils Häufigkeit in Prozent):
- Chronische Hypertonie: Diagnose vor/während der Schwangerschaft (3%)39
- Präeklampsie: In der Schwangerschaft auftretender Bluthochdruck mit Proteinurie (5-8%)40
- Pfropfgestose: Präeklampsie bei Frauen mit chronischem Bluthochdruck (20-25%)
- Schwangerschaftshochdruck: Bluthochdruck, der sich nach der 20. Schwangerschaftswoche manifestiert und bis 12 Wochen nach Entbindung normalisiert (6%).
Als Risikofaktoren werden allgemeine Faktoren wie das Vorhandensein von Autoimmun- oder Nierenerkrankungen, Adipositas, Diabetes, höheres Alter oder chronische Hypertonie angesehen. Mehrlingsschwangerschaften, Gestationsdiabetes und Erstgeburten sind zudem schwangerschaftsassoziierte Risikofaktoren.41 Pathophysiologisch ursächlich für Bluthochdruckerkrankungen in der Schwangerschaft ist eine gestörte Plazentation (Bildung der Plazenta)42, die eine Gefährdung für den Fötus darstellt.
Wird eine Präeklampsie nicht rechtzeitig behandelt, kann dies zu einer Plazentaablösung und/oder zu einer vorzeitigen Geburt führen. Eine schwere Form der Präeklampsie kann bei der schwangeren Frau zudem Organschäden und Krampfanfälle (Eklampsie) auslösen.43 Da Bluthochdruckerkrankungen in der Schwangerschaft somit für die werdende Mutter und den Fötus eine große Gefahr darstellen, sollte regelmäßig der Blutdruck kontrolliert werden.
Blutdruck im Alter
Das Risiko, an Hypertonie zu erkranken, nimmt mit steigendem Alter zu, weil die Elastizität der Gefäße abnimmt. Aus diesem Grund sind drei von vier Personen im Alter zwischen 70 und 85 Jahren Hypertoniker. Neben dem Elastizitätsverlust scheinen insbesondere auch Lebensgewohnheiten ursächlich für Bluthochdruck zu sein, da Untersuchungen zeigen, dass bei indigenen Völkern der Blutdruck auch im Alter konstant bleibt.44 Die Behandlung des Blutdrucks ist allerdings essentiell, weil Bluthochdruck im Alter auch mit einem erhöhten Sterberisiko assoziiert ist. Versucht wird, den systolischen Blutdruck auf unter 140 mmHg einzustellen. Wissenschaftler aus Ulm untersuchten hierzu 1.100 Teilnehmende und fanden heraus, dass das Mortalitätsrisiko durch die Gebrechlichkeit45 der Probanden stark beeinflusst wird. Während bei den fitteren älteren Probanden der optimale Blutdruck bei 130 mmHg (bezogen auf das Mortalitätsrisiko) lag, war dieser bei stark gebrechlichen älteren Menschen überraschenderweise bei 160 mmHg. Diese Studie zeigt also, wie wichtig die individuelle Einstellung des Blutdrucks ist und dass körperliche und geistige Fitness bei der Behandlung von Hypertonie mit einbezogen werden sollten.4647
Blutdruck bei körperlicher Belastung
Bei körperlicher Anstrengung, stressigen Situationen oder nervlicher Belastung ist der Blutdruck im Allgemeinen höher. Unter körperlicher Belastung steigt der systolische Blutdruck, da das Schlagvolumen des Herzens ansteigt – der diastolische Blutdruck bleibt dagegen näherungsweise gleich. Bei maximaler Belastung steigt aber auch dieser an. Grund hierfür ist, dass die Maximalleistung zu einer Muskelkontraktion und in Folge der periphere Gefäßwiderstand stark zunimmt.48
Allerdings ist auch hinreichend bekannt, dass körperliche Betätigung langfristig den Blutdruck senken kann: Während sie den Sympathikus-Tonus senkt, steigt der Vagus-Tonus in Ruhe. Hierdurch sinkt die Herzfrequenz und die arteriellen Blutgefäße erweitern sich. Pro Kilogramm Körpergewicht, das abtrainiert wird, verringert sich der systolische Blutdruck um 1,5-2,0 mmHg und der diastolische um 1,2-1,5 mmHg. Bis 160 mmHg (systolisch) kann der Blutdruck mit dreimal wöchentlichem Sportprogramm in ähnlichem Maße wie mit Medikation normalisiert werden. Liegt der Blutdruck über 160 mmHg, muss er zur Vermeidung von gefährlichen Blutdruckspitzen, erst medikamentös eingestellt werden. Denn Bluthochdruck kann als wichtiger Risikofaktor für den plötzlichen Herztod bei körperlicher Betätigung gesehen werden. Eine Studie hierzu zeigte, dass jeder dritte Tote, der einem plötzlichen Herztod erlegen ist, Hypertoniker war.
Während vor einigen Jahren noch Sportarten mit geringem Kraftaufwand wie Radfahren, Joggen oder Schwimmen empfohlen wurden und von Krafttraining abgeraten wurde, belegen neuere Studien positive Effekte zur Senkung des Blutdrucks durch Krafttraining.
Allerdings ist wichtig zu wissen, dass hierdurch kurzfristig der Bluthochdruck erst ansteigt und bestimmte Grenzwerte nicht überschritten werden dürfen. Auch die geeignete Sportauswahl ist wichtig, da bestimmte Sportarten schon bei Personen mit normalen Blutdruckwerten Blutdruckspitzen auslösen könnten. Studien zeigen, dass regelmäßige sportliche Aktivität das kardiovaskuläre Sterberisiko bei Hypertonikern stark verringern kann.49 Eine prospektive, über 25 Jahre angelegte Kohortenstudie kam zu dem Ergebnis, dass bei sportlich aktiven Probanden mit Bluthochdruck die kardiovaskuläre Sterberate um 70% niedriger war als bei der sportlich inaktiven Kontrollgruppe.50 Bei körperlicher Anstrengung, bei stressigen Situationen oder bei nervlicher Belastung ist der Blutdruck im Allgemeinen höher. Unter körperlicher Belastung steigt der systolische Blutdruck, da das Schlagvolumen des Herzens ansteigt – der diastolische Blutdruck bleibt dagegen näherungsweise gleich. Bei maximaler Belastung steigt aber auch dieser an.
Weitere Einflüsse auf den Blutdruck
Blutdruck nach dem Essen
Nach einer Mahlzeit ist der Blutdruck etwas niedriger. Grund hierfür ist, dass der menschliche Körper mit der Verdauung beschäftigt ist und die Verdauungsorgane deswegen stärker durchblutet werden. Das Blutvolumen des Körpers sinkt etwas und somit auch der Blutdruck. Um keine verfälschen Ergebnisse zu erhalten, sollte deswegen nicht unmittelbar nach der Einnahme einer Mahlzeit eine Blutdruckmessung durchgeführt werden.51
Fällt der Blutdruck nach dem Essen allerdings stark ab, spricht man von einer postprandialen Hypotonie. Die Folge hiervon können Schwindel, Benommenheit und eine erhöhte Sturzgefahr sein. Betroffen sind meistens ältere Menschen mit Bluthochdruck oder Personen, bei denen ein Zentrum im Gehirn geschädigt ist, welches das vegetative Nervensystem kontrolliert – also bei Erkrankungen wie Parkinson, dem Shy-Drager-Syndrom oder Diabetes. Grund hierfür ist, dass der Blutdruck während der Verdauung von den Blutgefäßen in anderen Körperregionen nicht aufrechterhalten werden kann. Helfen kann hier die Einnahme von kleinen und kohlenhydratarmen Mahlzeiten.52
Blutdruck und Wetter
Fälschlicherweise wird oft davon ausgegangen, dass hohe Temperaturen zu Bluthochdruck führen können. Vielmehr ist das Gegenteil der Fall: Durch die hohen Temperaturen kommt es zu einer Erweiterung der Gefäße und damit sinkt der Blutdruck. Während die Hypotonie für gesunde Menschen nicht gefährlich ist, können jedoch bei schwangeren Frauen und älteren Menschen ernsthafte Probleme auftreten, da die Versorgung lebenswichtiger Organe bzw. die Versorgung des Kindes nicht mehr gewährleistet werden kann. Sinken die Temperaturen dagegen, wird dies vor allem für Hypertoniker zum Problem. Durch den Temperatursturz ziehen sich die Gefäße weiter zusammen und der Blutdruck steigt an, da ein höherer Widerstand überwunden werden muss.53
Blutdruck und Kaffee
Vor einer Blutdruckmessung sollten keine koffeinhaltigen Getränke zu sich genommen werden, da diese kurzfristig den Blutdruck um 10-20 mmHg erhöhen können. Ein höherer Blutdruckanstieg nach Kaffeekonsum lässt sich insbesondere bei Menschen aufweisen, die nur gelegentlich Kaffee trinken – bei häufigerem Koffeinkonsum stellt sich dagegen ein Gewöhnungseffekt ein.54 Umstritten ist die Frage, ob der Konsum koffeinhaltiger Getränke den Blutdruck erhöht. Eine systematische Review und Metaanalyse (n=172.567) kam zu dem Schluss, dass der Konsum von mehr als drei Tassen Kaffee am Tag im Vergleich zu einer Tasse oder weniger, mit keinem erhöhten Risiko für Bluthochdruck assoziiert war. Ein leicht erhöhtes Risiko zeigte sich dagegen bei dem Konsum von 1-3 Tassen täglich.55
Blutdruck im Liegen
Im Liegen ist der Blutdruck um 3-10 mmHg höher als im Sitzen. Aus diesem Grund gilt bei gesunden, mobilen Personen die Empfehlung, immer im Sitzen zu messen, um die Messergebnisse nicht zu verfälschen.56 Neben der Höhe des Blutdrucks ist allerdings auch seine Stabilität von großer Bedeutung. Eine Studie aus dem Jahr 2006 hat gezeigt, dass bei Personen, deren Blutdruck sowohl im Stehen als auch im Liegen ähnliche Druckwerte aufweist, gemessen an der Sterblichkeit, doppelt so vital waren als diejenigen Probanden, deren Blutdruck vom Liegen zum Stehen deutlich absank. Schlussfolgernd kann ein instabiler Blutdruck als Risikofaktor für Herz-Kreislauf-Erkrankungen angesehen werden.57
Blutdruck und Puls
Die HARVEST Studie fand heraus, dass 15% der Hypertonie-Patienten eine Herzfrequenz über 85 Schläge und 27% eine Herzfrequenz über 80 Schläge pro Minute hatten. Zudem zeigte sich ein hoher Puls im Verlauf der Studie als Risikofaktor für das Entwickeln einer Hypertonie.58
Auch die Herzratenvariabilität (HRV), also die Variation des Zeitabstands zwischen zwei Herzschlägen, war bei Hypertonikern niedriger als bei Personen mit normalen Blutdruckwerten. Außerdem war die Wahrscheinlichkeit, an Bluthochdruck zu erkranken, höher, wenn die HRV-Basislinie niedriger war als die Referenz-Basislinie.59
Im Gegensatz dazu haben einige Hypertoniker konstant einen niedrigen Ruhepuls. Verantwortlich hierfür ist der sogenannte “Barorezeptorreflex”: Steigt der Blutdruck an, kommt es zur Stimulation des Parasympathikus über den Nervus Vagus, zur Hemmung des Sympathikus und damit zur Senkung der Herzfrequenz. Fällt dagegen der Blutdruck, wird der Parasympathikus gehemmt und damit die Herzfrequenz gesteigert.60
Blutdruck messen
Da der Blutdruck ein wichtiger Vitalparameter zur Beurteilung des aktuellen Gesundheitszustands ist, sollte dieser regelmäßig kontrolliert werden. Hierfür stehen verschiedene Arten der Blutdruckmessung zur Verfügung.
Warum Blutdruck messen wichtig ist
Regelmäßiges und kontinuierliches Blutdruckmessen ist von entscheidender Bedeutung, da Bluthochdruck oft symptomlos verläuft. Durch die frühzeitige Erkennung erhöhter Werte können geeignete therapeutische Maßnahmen eingeleitet werden, um schwerwiegende kardiovaskuläre Folgeerkrankungen wie Herzinfarkte und Schlaganfälle zu vermeiden. Zudem ermöglicht eine kontinuierliche Überwachung die Kontrolle der Therapiewirksamkeit, sodass Medikamente und Lebensstiländerungen angepasst werden können. Auch die Erfassung der Blutdruckvariabilität im Tagesverlauf hilft dabei, Phänomene wie den “Weißkittel-Effekt” oder “maskierte Hypertonie”61 zu identifizieren, was insgesamt zu einer nachhaltig verbesserten Herz-Kreislauf-Gesundheit beiträgt.62 63
In der Notfallmedizin liefert die Blutdruckmessung eine der wichtigsten Informationen über den aktuellen Kreislaufzustand eines/einer Patient:in. Sie ermöglicht es, schnell Abweichungen von normalen Werten zu erkennen, die auf lebensbedrohliche Zustände wie Schock oder eine Sepsis hinweisen können. Ein zu niedriger Blutdruck signalisiert oftmals einen Kreislaufkollaps, während ein zu hoher Wert auf akute kardiovaskuläre Belastungen hindeuten kann. Die kontinuierliche Überwachung des Blutdrucks findet in der Notfallmedizin i.d.R. invasiv statt (hämodynamisches Monitoring über die („Arterie“ oder „blutige Blutdruckmessung“).64
Wie wird der Blutdruck gemessen?
Für die Messung des Blutdrucks stehen – je nach Situation und Anforderungen – verschiedene Methoden zur Verfügung.
Indirekte Blutdruckmessung nach Riva-Rocci
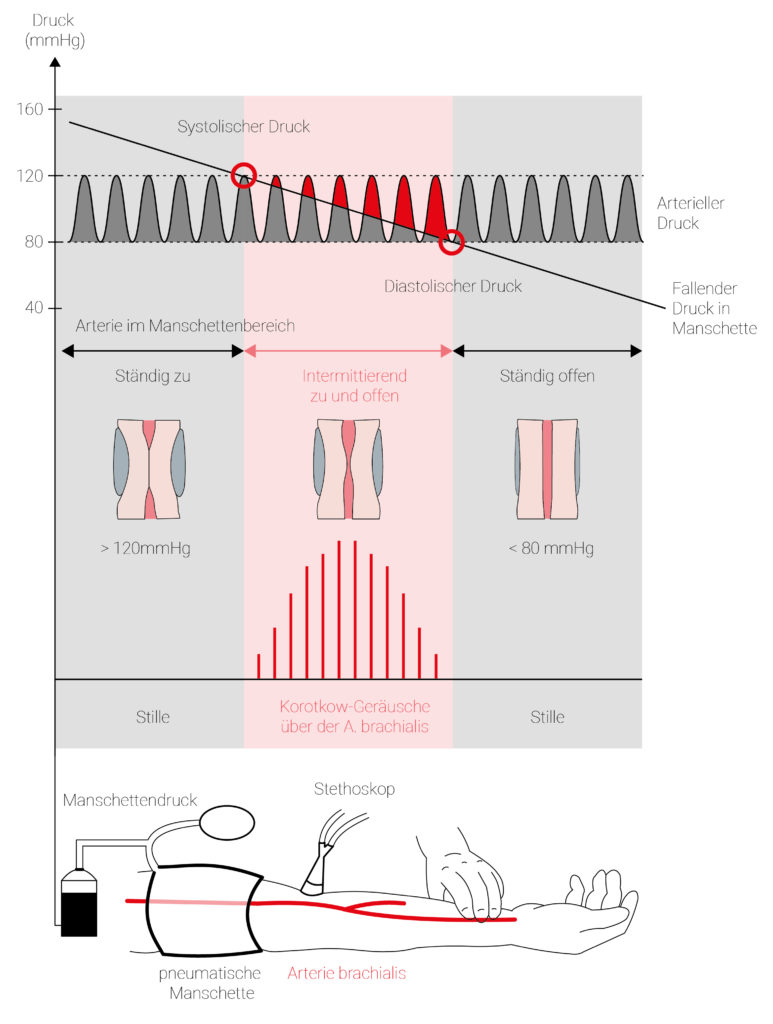
Abb. 2: Schema zur indirekten, unblutigen Messung des arteriellen Blutdrucks nach Riva-Rocci. Oben der arterielle Blutdruck und der allmählich sinkende Manschettendruck, darunter die im roten Bereich über der A.brachialis hörbaren Korotkow-Geräusche. Unten Skizze zur Messanordnung.
Bei der indirekten Blutdruckmessung nach Riva-Rocci wird entweder eine Blutdruckmanschette am Oberarm und ein Stethoskop oder ein elektronisches Blutdruckmessgerät (oszillometrische Blutdruckmessung65 ) verwendet. Obwohl diese Anwendungen etwas ungenauer sind als die direkte Blutdruckmessung, also die Einführung eines Messfühlers in die Arterie, finden sie im klinischen Alltag wegen ihrer Praktikabilität häufiger Verwendung.
Die Blutdruckmanschette wird am Oberarm angelegt, das Ventil muss zuvor zugedreht werden. Das Stethoskop wird in der Ellenbeuge angesetzt, es wird zügig aufgepumpt, bis der Radialispuls nicht mehr zu sehen ist.
Als nächstes wird das Ventil geöffnet und die Luft kann langsam entweichen. Während der Beginn des Geräusches, den systolischen Wert darstellt, wird mit dem Verschwinden des Geräusches der diastolische Wert angezeigt.
Das Prinzip der indirekten Blutdruckmessung funktioniert wie folgt: Durch die Kompression mit einer Manschette wird der Blutstrom in der Arteria Brachialis66 gestoppt, bis der Druck der Manschette größer als der systolische Blutdruck ist und keine Strömungsgeräusche mehr zu vernehmen sind. Durch die Ventilöffnung kann Luft entweichen. Wenn die Drücke der Manschette und des systolischen Blutdrucks gleich hoch sind, kann das Blut wieder durch die Arterie strömen. Das Blut strömt allerdings nicht kontinuierlich, da der diastolische Blutdruck noch unter dem des Manschettendrucks liegt. So kommt es zu einem rhythmischen Wechsel zwischen Blutströmung (Systole) und keiner Blutströmung (Diastole). Ursächlich für die typischen pulssynchronen Strömungsgeräusche, die auch Korotkoff-Geräusche genannt werden, ist eben jener Wechsel. Der Manschettendruck sinkt weiter, das Ventil bleibt dabei geöffnet. Sind die Werte niedriger als beim diastolischen Blutdruck, sind keine Strömungsgeräusche mehr zu hören, da die Arteria Brachialis geöffnet bleibt.67
Invasive Blutdruckmessung
Für eine kontinuierliche und präzise Blutdruckmessung wird in der Regel eine invasive Methode angewendet, die als aktueller Goldstandard gilt. Dabei wird ein Messfühler über einen arteriellen Zugang direkt in eine Arterie eingeführt. So lassen sich der systolische, diastolische und mittlere arterielle Druck sowie die arterielle Druckkurve in Echtzeit erfassen.
Trotz der hohen Genauigkeit hat diese Methode auch Nachteile: Komplikationen sind selten, können aber Blutungen, Hämatome oder Thrombosen umfassen. Zudem muss die Anlage des arteriellen Katheters – selbst in Notfällen – unter sterilen Bedingungen erfolgen, um Infektionen zu vermeiden.68
Wo wird der Blutdruck gemessen?
Im Normalfall wird der Blutdruck immer am gleichen Oberarm, am Handgelenk oder im Gehörgang, bevorzugt im Sitzen, gemessen. Bei der Messung am Oberarm muss die Manschette immer auf Herzhöhe angebracht sein.
Einflüsse auf die Messung
Wichtig ist, dass die Blutdruckmessung immer unter den gleichen Ausgangsbedingungen durchgeführt wird.
Zur Vermeidung von Messfehlern sollten einige Dinge im Vorfeld bedacht werden:
- Die Blutdruckmessung sollte immer zur gleichen Zeit durchgeführt werden, da der Blutdruck tageszeitlichen Schwankungen unterliegt.
Körperliche (z.B. Schmerz) und/oder emotionale Belastungen können den Blutdruck stark beeinflussen.69 - Geräuschquellen sollten minimiert werden und während der Messung sollte nicht gesprochen werden.
- Die Größe der Manschette sollte passend zum Oberarmumfang des Patienten sein.
- Enge, einschnürende Kleidung sollte am Messtag nicht getragen werden.70
- Koffein und Nikotinkonsum können die Messergebnisse verfälschen.
- Blutdrucksenkende Medikamente sollten erst nach der Blutdruckmessung eingenommen werden.
- Der Patient sollte sich nicht bewegen und die Füße nebeneinander auf den Boden stellen.
Ebenfalls beachtet werden sollte, dass die Werte, die in einer Arztpraxis gemessen werden, nicht immer medizinisch korrekt sind. Ein Grund hierfür kann die sog. Weißkittelhypertonie sein. Da der Patient beim Arztbesuch aufgeregt ist, sind die Blutdruckwerte oft höher als bei der Selbstmessung zuhause.71
Blutdruckmessung mittels PPG
Der Blutdruck lässt sich mithilfe der nicht-invasiven, optischen Messtechnik Photoplethysmographie (PPG) potenziell zuverlässig aus dem Gehörgang ableiten. Hierfür wird ein sehr stabiles PPG-Signal benötigt, das beispielsweise im Gehörgang aufgezeichnet werden kann. Aus den hochauflösenden PPG-Kurven lassen sich einzelne Pulswellen und Pulswellenmerkmale extrahieren, die die Grundlage für Blutdruckberechnungen bilden. Wichtig zu wissen: Je besser das PPG-Signal, desto zuverlässiger sind die Blutdruckberechnungen.
Wie misst cosinuss° Vitalparameter?
Weiterführende Artikel
Mehr zu diesem Thema:
Studie: INVADE – Mobile Messung kardiovaskulärer Risikofaktoren
Autor- & Quellenangaben
Über die Autor:innen
 |
Dr.-Ing. Johannes Kreuzer ist Mitgründer und Geschäftsführer von cosinuss°. Er studierte Elektrotechnik mit dem Schwerpunkt Medizinelektronik an der TUM (Technische Universität München, Deutschland). |
 |
Melanie Schade – M.A. Kommunikationswissenschaft und Online-Marketing-Expertin mit Schwerpunkt auf Gesundheits- und Wissenschaftskommunikation |
Quellen / References
- Blutdruck,pschyrembel.de (Abruf:19.04.2022)
- Blutdruck, flexikon.doccheck.com (Abruf:19.04.2022)
- Blutdruck, flexikon.doccheck.com (Abruf:19.04.2022)
- Blutdruck,Tabelle 1 www.pschyrembel.de (Abruf: 19.04.2022)
- Blutdruck, flexikon.doccheck.com(Abruf:19.04.2022)
- Arterielle Hypertonie, next.amboss.com (Abruf:20.04.2022)
- Blutdruck, flexikon.doccheck.com (Abruf:19.04.2022)
- Ebinger, Joseph E., et al. „Hypertension and excess risk for severe COVID-19 illness despite booster vaccination.“ Hypertension 79.10 (2022): e132-e134.
- Arterielle Hypertonie, next.amboss.com (Abruf:20.04.2022)
- Hypotonie, flexikon.doccheck.com(Abruf: 19.08.2022)
- Hypotonie, wann wird niedriger Blutdruck zum Problem, pharmazeutische-zeitung.de (Abruf:22.08.2022)
- Kreislaufregulation, next.amboss.com (Abruf:24.08.2022)
- Kurzfristige und langfristige Blutdruckregulation, Thieme, ViaMedici, viamedici.thieme.de (Abruf: 22.08.2022)
- Das Schlagvolumen ist die Menge an Blut, das beim Herzschlag durch den Körper fließt.
- Kreislaufregulation, next.amboss.com (Abruf:24.08.2022)
- Kreislaufregulation, amboss.com (Abruf:20.09.2022)
- Barorezeptor, flexikon.doccheck.com (Abruf: 20.09.2022)
- Regulation des Blutdrucks, msdmanuals.com (Abruf: 22.08.2022)
- Kerngebiet des Zwischenhirns.
- Bluthochdruck-Ursachen, visomat.de (Abruf: 02.09.2022)
- Monticone, Silvia, et al. „Prevalence and clinical manifestations of primary aldosteronism encountered in primary care practice.“ Journal of the American College of Cardiology 69.14 (2017): 1811-1820.
- Bluthochdruck-Ursachen, visomat.de (Abruf: 02.09.2022)
- Folgeerkrankungen Bluthochdruck, gesundheits-lexikon.com (Abruf: 02.09.2022)
- Benjamin EJ, Levy D, Vaziri SM et al.: Independent risk factors for atrial fibrillation in a population-based cohort: the Framingham Heart Study. JAMA 1994; 271(11):840-844
- Folgeerkrankungen Bluthochdruck, gesundheits-lexikon.com (Abruf: 02.09.2022)
- Roush, George, et al. „Prognostic impact of clinic, daytime, and nighttime systolic blood pressure in 9 cohorts of 13,843 patients with hypertension: systematic review and meta-analysis.“ Journal of the American Society of Hypertension 8.4 (2014): e59.
- Hermida, Ramon C., et al. „Asleep blood pressure: significant prognostic marker of vascular risk and therapeutic target for prevention.“ European heart journal 39.47 (2018): 4159-4171.
- Antihypertensive Chronotherapie: Beachtung der inneren Uhr, www.aerzteblatt.de (Abruf: 24.08.2022)
- Bansil, Pooja, et al. „Associations between sleep disorders, sleep duration, quality of sleep, and hypertension: results from the National Health and Nutrition Examination Survey, 2005 to 2008.“ The Journal of Clinical Hypertension 13.10 (2011): 739-743.
- Mansukhani, Meghna P., Naima Covassin, and Virend K. Somers. „Apneic sleep, insufficient sleep, and hypertension.“ Hypertension 73.4 (2019): 744-756.
- Im Durchschnitt sind Frauen zu Beginn ihrer Menopause 51 Jahre alt.
- Das Ende von Unisex?, aerztezeitung.de (Abruf: 25.08.2022)
- praktischarzt.de (Abruf:24.08.2022)
- Simonetti, G. D., et al. „Bluthochdruck beim Kind.“ Swiss Medical Forum. Vol. 10. No. 17. EMH Media, 2010.
- Riley, Margaret, and Brian Bluhm. „High blood pressure in children and adolescents.“ American family physician 85.7 (2012): 693-700.
- Simonetti, G. D., et al. „Bluthochdruck beim Kind.“ Swiss Medical Forum. Vol. 10. No. 17. EMH Media, 2010.
- Niedriger Blutdruck in der Schwangerschaft,
apotheken-umschau.de (Abruf: 23.11.2022) - Embryotox, Hypertonie, embryotox.de (Abruf:24.11.2022)
- >300mg/24h; erhöhte Eiweißausscheidung im Urin.
- Embryotox, Hypertonie, embryotox.de (Abruf:24.11.2022)
- Ausreifung des Mutterkuchens.
- MSD Manual, Präeklampsie und Eklampsie, msdmanuals.com (Abruf: 24.11.2022)
- Bluthochdruck im Alter- was hilft? tk.de (Abruf: 28.08.2022)
- Abnahme der körperlichen Fitness; mit erhöhter Sturzgefahr assoziiert.
- Blutdruck im Alter – hauptsache runter? doccheck.com (Abruf: 29.08.2022)
- Kremer, Kaj-Marko, et al. „Systolic blood pressure and mortality in community-dwelling older adults: frailty as an effect modifier.“ Hypertension 79.1 (2022): 24-32.
- Belastungsblutdruck, hypertoniezentrum.de (Abruf: 29.08.2022)
- Sport für Hypertoniker? aerztezeitung.de (Abruf: 29.08.2022)
- Engström, Gunnar, Bo Hedblad, and Lars Janzon. „Hypertensive men who exercise regularly have lower rate of cardiovascular mortality.“ Journal of hypertension 17.6 (1999): 737-742.
- Blutdruckdaten, blutdruckdaten.de (Abruf: 29.08.2022)
- Postprandiale Hypotonie, msdmanuals.com(Abruf: 29.08.2022)
- Wenn das Wetter einen belastet, deutsche-apotheker-zeitung.de (Abruf: 01.09.2022)
- Kaffee und Blutdruck: wie viele Tassen kann ich trinken?, herzstiftung.de (Abruf: 29.08.2022)
- Zhang, Zhenzhen, et al. „Habitual coffee consumption and risk of hypertension: a systematic review and meta-analysis of prospective observational studies.“ The American journal of clinical nutrition 93.6 (2011): 1212-1219.
- Blutdruck messen, apotheken.de (Abruf: 01.09.2022)
- Rose, Kathryn M., et al. „Orthostatic hypotension predicts mortality in middle-aged adults: the Atherosclerosis Risk In Communities (ARIC) Study.“ Circulation 114.7 (2006): 630-636.
- Palatini, Paolo, et al. „Heart rate as a predictor of development of sustained hypertension in subjects screened for stage 1 hypertension: the HARVEST Study.“ Journal of hypertension 24.9 (2006): 1873-1880.
- Singh, Jagmeet P., et al. „Reduced heart rate variability and new-onset hypertension: insights into pathogenesis of hypertension: the Framingham Heart Study.“ Hypertension 32.2 (1998): 293-297.
- Barorezeptorreflex, flexikon.doccheck.com (Abruf: 01.09.2022)
- Hochdruckliga: Bluthochdruck ist keine Bagatellerkrankung, https://www.hochdruckliga.de/pressemitteilung/bluthochdruck-ist-keine-bagatellerkrankung-besonders-tueckisch-die-maskierte-hypertonie-neue-broschuere-informiert (letzter Abruf: 28.2.2025)
- Deutsche Herzstiftung: Blutdruck messen: So bekommen Sie verlässliche Werte https://herzstiftung.de/ihre-herzgesundheit/gesund-bleiben/bluthochdruck/blutdruck-messen (letzter Abruf: 28.2.2025)
- Hochdruckliga: Auf Dauer zu variabel – Studienbesprechung. https://www.hochdruckliga.de/nachricht/studienbesprechung-20230215 (letzter Abruf: 28.2.2025)
- Jürgen Knapp, Michael Grabowski, Lorenz Weidhase, Michael Bernhard: Invasive Blutdruckmessung – Schritt für Schritt. Kardiologie up2date 2018; 14(04): 296-303 DOI: 10.1055/a-0770-3407
- Berechnung des Blutdruckes durch Messung der Schwingungen des Blutes.
- Arteria Brachialis: großes arterielles Blutgefäß im Bereich des Oberarms.
- Blutdruckmessung, flexikon.doccheck.com (Abruf: 01.09.2022)
- Jürgen Knapp, Michael Grabowski, Lorenz Weidhase, Michael Bernhard: Invasive Blutdruckmessung – Schritt für Schritt. Kardiologie up2date 2018; 14(04): 296-303 DOI: 10.1055/a-0770-3407
- Gerloff, J. (1993). Blutdruckmessung. In: Paquet, KJ., Dieckhöfer, K. (eds) Allgemeine physikalische und klinische Untersuchungen. Springer, Berlin, Heidelberg. doi.org
- Blutdruckmessung, flexikon.doccheck.com (Abruf: 01.09.2022)
- Blutdruckmessung, https://www.tk.de/techniker/gesundheit-und-medizin/behandlungen-und-medizin/herz-kreislauf-erkrankungen/blutdruck-messen-so-geht-es-2015794 (Abruf: 02.09.2022)