Höhere Überlebenschancen dank Sensortechnologie
Bei einer Sepsis (umgangssprachlich Blutvergiftung) kommt es auf jede Stunde an. Frühes Erkennen und Therapieren sind essentiell für die Überlebenschancen der Patienten.1 Einen wertvollen Beitrag zur Erfüllung dieser Aufgabe kann die automatisierte Messung relevanter Vitalparameter durch unsere In-Ear-Sensoren liefern. Zukünftig könnten mit ihrer Hilfe zahlreiche Sepsis-Todesfälle und schwere Langzeitfolgen vermieden werden.

Die Herausforderungen
Eine der häufigsten vermeidbaren Todesursachen
Die Sepsis verursacht schätzungsweise jährlich bis zu 90.000 Todesfälle in Deutschland und zählt damit zu einer der häufigsten Todesursachen.2 3 Dabei wären viele Fälle durch eine rechtzeitige Therapie vermeidbar.4 Bei der Sepsis handelt es sich um eine außer Kontrolle geratene Entzündungsreaktion des Körpers. Ursache ist eine Infektion mit Krankheitserregern, bspw. im Rahmen einer Lungenentzündung, eines Harnwegsinfektes oder einer Darmperforation. Ca. 45% der Patienten mit septischem Schock sterben innerhalb der ersten Tage. Überlebende leiden danach häufig an einem Post Intensive Care Syndrome (PICS) – teilweise mit schweren Konsequenzen (u.a. Amputationen, Organschädigungen, psychische Folgen). Aufgrund der starken Schwächung des Körpers sterben ca. 48% dieser Patienten innerhalb des ersten Jahres aufgrund einer erneuten Sepsis oder anderen Erkrankungen.5
Verlust wertvoller Zeit
Die Erkennung und Überwachung von (potenziellen) Sepsis-Patienten geht in vielen Krankenhäusern mit Schwierigkeiten und Verzögerungen einher. Wichtige Schritte des Patientenmonitoring erfolgen häufig noch manuell. So muss bspw. das zuständige Pflegepersonal die Daten der einzelnen Patienten händisch dokumentieren.6 Hierbei geht wertvolle Zeit verloren. Schließlich geht es bei einer Sepsis im akuten Fall um wenige Minuten oder Stunden, in denen sich der Zustand des Patienten rapide verschlechtern kann. Daneben gibt es in vielen medizinischen Einrichtungen noch wenig Sensibilisierung für die Gefahren von Sepsis – sowohl beim Personal als auch bei Patienten und Angehörigen. Die Folge: Viele Sepsis-Erkrankungen werden viel zu spät erkannt und behandelt. Dabei ist die rechtzeitige Einleitung einer Therapie bei einem septischen Schock ausschlaggebend für die Überlebenschancen des Patienten.7
Unspezifische Symptome
Verwirrtheit, Kurzatmigkeit, schneller Puls bis Herzrasen, Fieber und Schüttelfrost, feuchte Haut, Schwitzen, Schwächegefühl, Schmerzen, starkes Unwohlsein und fleckige Haut an Armen und Beinen – das Symptombild einer Sepsis ist vielschichtig und unspezifisch.8
Oft wird die Erkrankung daher von Patienten, aber auch von Ärzten und medizinischem Personal fehlgedeutet oder nicht erkannt. Bis zur richtigen Diagnose und Einweisung ins Krankenhaus kann viel Zeit verloren gehen.
Die Lösung
Vitalparameter geben wertvolle Hinweise
Bereits in einer frühen Phase der Sepsis oder eines SIRS (Systemisches inflammatorisches Response-Syndrom) verändern sich bestimmte physiologische Zustände im Körper. Das SIRS wird über die Leukozytenzahl, Körpertemperatur sowie die Atem- und Herzfrequenz definiert. Zur Sepsis-Diagnose außerhalb der Intensivstation wird der sogenannte qSOFA (quick Sepsis Organ Failure Assessment) verwandt, der das Bewusstsein, die Atemfrequenz und den Blutdruck erfasst. Wenn diese Veränderungen frühzeitig erfasst werden, kann rechtzeitig medikamentös eingegriffen werden. Ein verbessertes Patientenmonitoring sowohl in der Sepsis-Früherkennung als auch in der Nachsorge kann daher dazu beitragen zahlreiche Leben zu retten. Einen wichtigen Baustein bildet die Messung und Überwachung relevanter Vitalparameter9 wie Temperatur, Herzfrequenz und Atemfrequenz mittels unserer In-Ohr-Sensortechnologie.
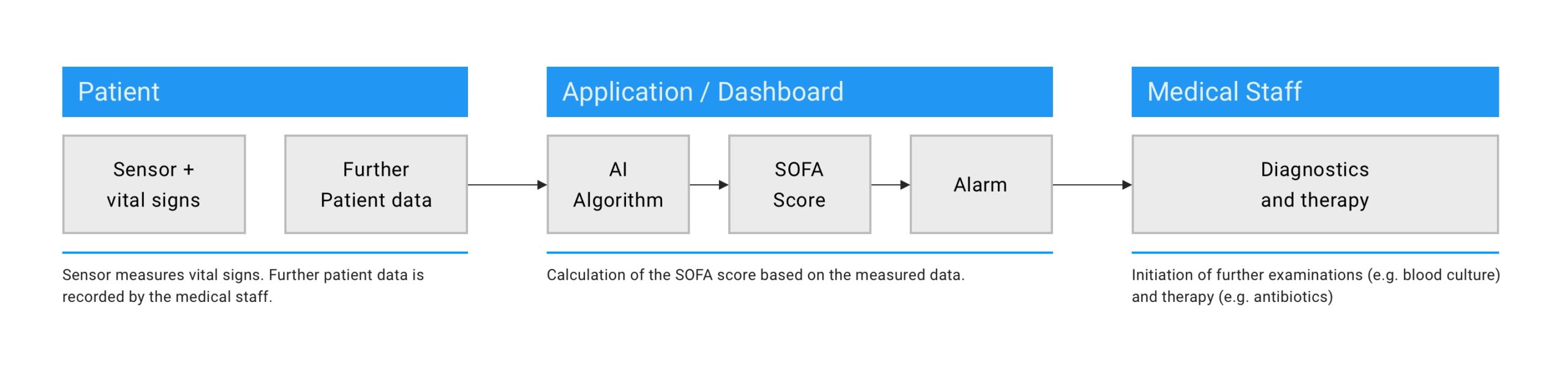
Stationär: Sepsis-Früherkennung mittels Sensortechnologie & Algorithmen
Die rechtzeitige Erkennung und Therapie einer Sepsis erhöht den positiven Ausgang und verringert die Sterblichkeit erheblich. Ein routinemäßiges Sepsis-Screening in Krankenhäusern und medizinischen Einrichtungen sollte daher zum neuen Standard werden. Eine automatisierte und kontinuierliche Messung relevanter Vitaldaten der Patienten liefert hierfür einen wichtigen Beitrag. Die Kombination aus den durch unsere In-Ohr-Sensoren gemessenen Vitalparametern und Bewegungsdaten sowie weiteren relevanten Daten (bspw. Krankheitsgeschichte und Anamnesedaten) wird die Basis zur Berechnung eines speziellen Scores mithilfe von Künstlicher Intelligenz (KI) bilden.10 Das medizinische Personal könnte im Falle eines erhöhten Scores und automatischen Alarms schnell reagieren und rechtzeitig eine Therapie einleiten.
Abb. 1: Schematische Darstellung des potenziellen Sepsis-Screenings auf Basis von automatisiert gemessenen Vitalparametern und der Berechnung eines SOFA Scores.
Ambulant: Sepsis-Nachsorge von Zuhause
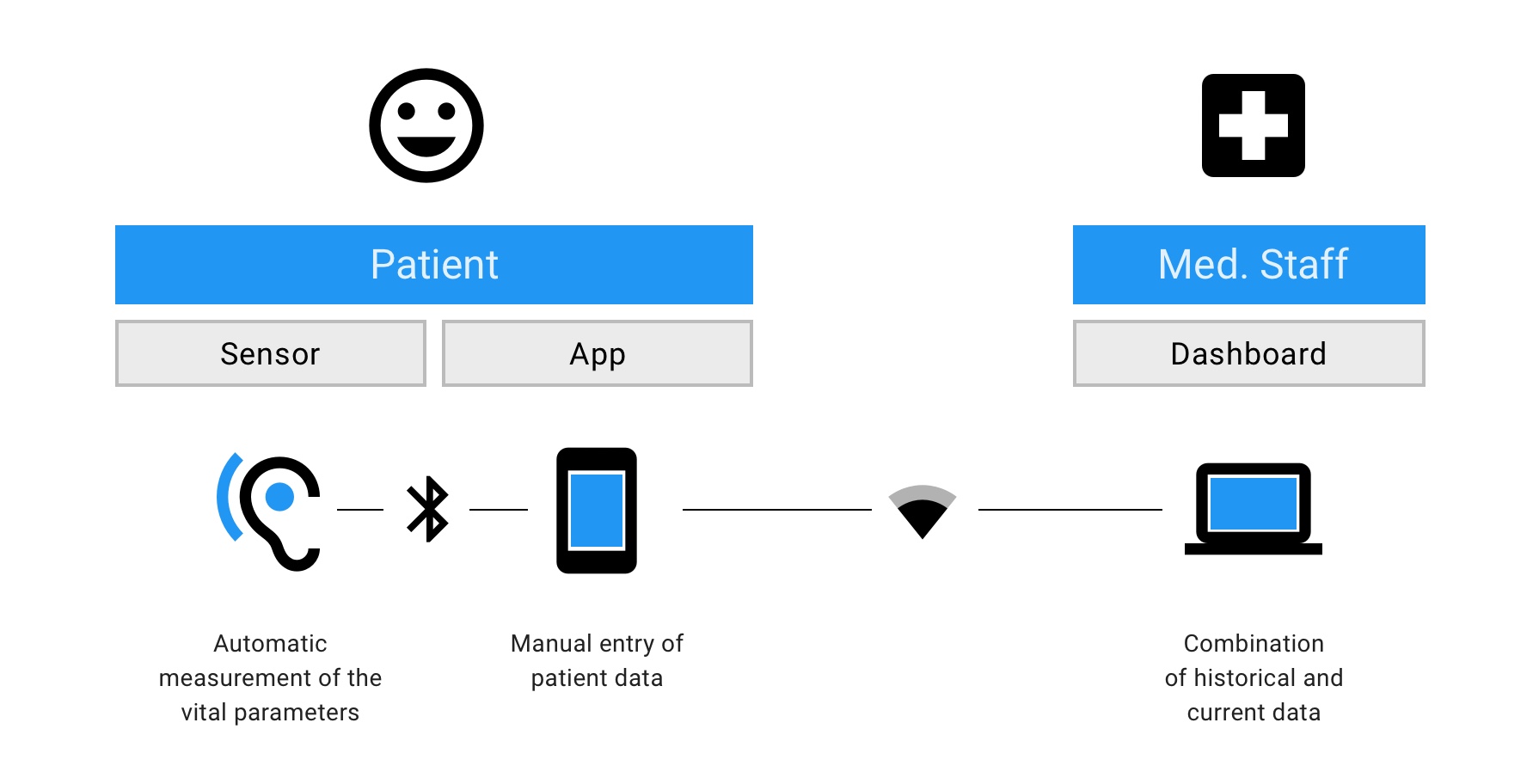
Für die Nachsorge von Sepsis-Patienten nach Entlassung aus dem Krankenhaus eignet sich unsere In-Ear-Sensortechnologie besonders: Dank der kontinuierlichen Messung verschiedener relevanter Vitalparameter, wie Herzfrequenz, RR-Intervalle, Körpertemperatur, Sauerstoffsättigung, Atemfrequenz und Beschleunigungsdaten und mithilfe eines speziell entwickelten Algorithmus11 kann zukünftig ein auftretendes Rezidiv-Risiko oder eine lebensbedrohliche Komplikation rechtzeitig erkannt werden.
Abb. 2: Schematische Darstellung der Remote Sepsis-Nachsorge.
Der Patient befindet sich zuhause, während der Sensor im Ohr durchgehend automatisiert Daten aufnehmen wird. Zusätzlich dazu kann der Patient in einer speziellen App weitere relevante Informationen über seinen Gesundheitszustand eingeben. Die so erfassten Daten kann das medizinische Personal jederzeit über ein Dashboard einsehen und – dank des integrierten “Decision Supports” – im Notfall umgehend eingreifen.
Entwicklungsstand: In Entwicklung
Das Monitoringsystem zur Früherkennung und Nachsorge von Sepsis-Patienten inkl. KI basiertem Algorithmus befindet sich derzeit in der Planung und Entwicklung. Erste Studienkonzepte, Forschungsanträge sowie Einsätze im nicht klinischen Kontext liegen bereits vor.
Quellen / References
- Kumar et al.: Duration of hypotension before initiation of effective antimicrobial therapy is the critical determinant of survival in human septic shock. Crit Care Med. 2006 Jun;34(6):1589-96. https://pubmed.ncbi.nlm.nih.gov/16625125/ (Abruf: 20.10.2020)
- Sepsis Epidemiologie, www.medizin.uni-greifswald.de (Abruf: 27.10.2020)
- Sepsis – Bedeutung, Erkennung, Behandlung und mögliche politische Handlungserfordernisse; Antwort der Bundesregierung auf eine kleine Anfrage, https://dipbt.bundestag.de/doc/btd/19/221/1922137.pdf (Abruf: 27.10.2020)
- „Häufigste vermeidbare Todesursache im Land“, www.aerztezeitung.de (Abruf: 27.10.2020)
- Rahmel et al.: Long-term mortality and outcome in hospital survivors of septic shock, sepsis, and severe infections: The importance of aftercare. PLoS One. 2020 Feb 12;15(2): e0228952. doi: 10.1371/journal.pone.0228952. eCollection 2020.
- Zilch, Sebastian: Die Digitalisierung der Pflege beginnt bei der Dokumentation, in: WIRKSAM – Das Magazin zur Pflege, 04/2019, www.bvitg.de (Abruf: 3.11.2020)
- Kumar et al.: Duration of hypotension before initiation of effective antimicrobial therapy is the critical determinant of survival in human septic shock. Crit Care Med. 2006 Jun;34(6):1589-96. https://pubmed.ncbi.nlm.nih.gov/16625125/ (Abruf: 20.10.2020)
- Robert Koch Institut, Sepsis – Hilfen für Prävention und Früherkennung, www.rki.de (Abruf: 27.10.2020)
- Comstedt P, Storgaard M, Lassen AT. The Systemic Inflammatory Response Syndrome (SIRS) in acutely hospitalised medical patients: a cohort study. Scand J Trauma Resusc Emerg Med. 2009;17:67. Published 2009 Dec 27. doi:10.1186/1757-7241-17-67, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2806258/ (Abruf: 27.10.2020)
- In der Entwicklung
- In der Entwicklung